

Kraków, na dzień: 03.09.2025 r.
| takson | stężenie | prognoza |
|---|---|---|
| trawy | ||
| babka | ||
| pokrzywa | ||
| bylica | ||
| ambrozja | ||
| alternaria | ||
| cladosporium |
Komunikat opracowany przez Krakowską Stację Monitoringu Aerobiologicznego przy Zakładzie Alergologii Klinicznej i Środowiskowej UJCM.
| stężenie | |
|---|---|
| niskie | średnie |
| wysokie | bardzo wysokie |
Kraków, na dzień: 03.09.2025 r.
| takson | stężenie | prognoza |
|---|---|---|
| trawy | ||
| babka | ||
| pokrzywa | ||
| bylica | ||
| ambrozja | ||
| alternaria | ||
| cladosporium |
Komunikat opracowany przez Krakowską Stację Monitoringu Aerobiologicznego przy Zakładzie Alergologii Klinicznej i Środowiskowej UJCM.
| stężenie | |
|---|---|
| niskie | średnie |
| wysokie | bardzo wysokie |
Podstawowym zadaniem szczepień jest ochrona przed zachorowaniem osoby zaszczepionej, ale także ochrona społeczeństwa przed występowaniem chorób zakaźnych. Wraz z postępem współczesnej medycyny wydłuża się średni czas życia. Dotyczy to także pacjentów z ciężkimi chorobami, które jeszcze kilkanaście lat temu kończyły się nieuchronnym, szybkim zgonem. To oznacza, że wśród nas jest coraz więcej osób żyjących z chorobami ciężkimi, takimi jak skrajna niewydolność krążenia lub astma oskrzelowa o ciężkim nasileniu, czy leczonych lekami immunosupresyjnymi (osłabiającymi układ odpornościowy) stosowanymi w terapii takich chorób jak np. toczeń układowy czy szpiczak mnogi. To właśnie dzięki postępom współczesnej medycyny takie osoby mogą nadal cieszyć się życiem. Wystarczy jednak, że zachorują na grypę, a jej ciężki przebieg może doprowadzić do ich śmierci.
Niestety, nie każdy może się zaszczepić i dlatego większa odpowiedzialność spada na tych, którzy mogą to zrobić, bo chronią nie tylko siebie, ale również osoby ciężko chore. Im więcej zaszczepionych, tym transmisja chorób zakaźnych w społeczeństwie jest mniejsza, czyli niższe ryzyko na napotkanie infekcji.
To nasze odpowiedzialne postępowanie pomaga chronić słabszych. Warto pomyśleć, że kiedyś to my możemy być takimi wrażliwymi elementami społeczeństwa i wtedy zapewne będziemy oczekiwać, że inni zachowają się wobec nas odpowiedzialnie.
Odmowa przyjęcia szczepionki oznacza wystawienie na zagrożenie nie tylko siebie. To zachowanie nieodpowiedzialne i pozbawione empatii.
Kalendarz szczepień w Polsce
Szczepienia w Polsce dzielą się na obowiązkowe i zalecane. Rodzaje szczepień i ich schematy podlegają zmianom, co można śledzić na stronie internetowej Państwowego Zakładu Higieny https://szczepienia.pzh.gov.pl/kalendarz-szczepien-2021/.
Zgodnie z kalendarzem szczepień na rok 2021 do szczepień obowiązkowych należą: szczepienie przeciw gruźlicy, wirusowemu zapaleniu wątroby typu B, rotawirusom, błonicy, tężcowi, krztuścowi, poliomyelitis, Haemophilus influaenze typu b, pneumokokom, odrze, śwince, różyczce. Do szczepień zalecanych zaliczamy te przeciw grypie, meningokokom, ludzkiemu wirusowi brodawczaka (HPV), ospie wietrznej, wirusowemu zapaleniu wątroby typu A, kleszczowemu zapaleniu mózgu.
Kiedy nie szczepić
Szczepionki, jak każdy lek, mają w swojej charakterystyce szczegółowy opis przeciwwskazań do ich stosowania. Można je podzielić na dwie grupy: trwałe (stałe) oraz czasowe (zwane też przejściowymi, okresowymi).
Najważniejszymi przeciwwskazaniami do wykonania szczepienia daną szczepionką są: silna reakcja alergiczna na jej składniki (w tym zwłaszcza wstrząs anafilaktyczny), poważny odczyn po poprzedniej dawce tej samej szczepionki, reakcje neurologiczne. Są to przeciwwskazania trwałe, co oznacza, że wobec danej szczepionki będą obowiązywać stale.
Pozostałe przeciwwskazania, do których zaliczamy występowanie choroby przebiegającej z wysoką gorączką, ostra choroba o umiarkowanym lub ciężkim przebiegu lub zaostrzenie niektórych chorób przewlekłych, mają charakter przejściowy, przy czym czas trwania okresu przeciwwskazań może być różny.
Kolejnym przeciwwskazaniem jest podawanie żywych szczepionek u pacjentów z ciężkimi niedoborami odporności. W grupie tej występuje szczególnie wysokie ryzyko wywołania zakażenia, nawet jeżeli patogen jest atenuowany (osłabiony). W sytuacji rekonstrukcji układu immunologicznego szczepienia takie mogą być wznawiane po decyzji lekarza.
Istnieją również ograniczenia co do podawania więcej niż jednej szczepionki żywej (atenuowanej): jeżeli pacjent ma być zaszczepiony więcej niż jedną szczepionką żywą, można to przeprowadzić na jednej wizycie lekarskiej, w tym samym dniu. Ale jeżeli tego nie zrobimy w tym samym dniu, to minimalny odstęp czasu pomiędzy podaniem dwóch szczepionek żywych wynosi 28 dni.
Grupą, której (z drobnymi wyjątkami) nie wolno podawać szczepionek żywych są kobiety w ciąży. Większość szczepionek może być podawana w trakcie laktacji, wyjątkiem jest tutaj szczepionka przeciw żółtej gorączce, której nie powinno się podawać karmiącym piersią, chyba że ich wyjazd w rejon transmisji tej choroby jest absolutnie niemożliwy do uniknięcia.
Zapytaj lekarza
Warto też wspomnieć o fałszywych przeciwwskazaniach do szczepień, pozostających w świadomości społecznej niesłusznie utrwalonych stanach uznawanych przez wiele osób jako czasowe przeciwwskazania do szczepień ochronnych. Łagodne lub umiarkowane odczyny po podaniu poprzedniej dawki szczepionki (np. ból, zaczerwienienie, obrzęk w miejscu podania, niewielka lub umiarkowana gorączka) nie stanowią przeciwwskazań do szczepienia. Również ostra infekcja o łagodnym przebiegu, nawet z niewielkim wzrostem temperatury, okres rekonwalescencji po przebytej chorobie zakaźnej, narażenie na chorobę zakaźną (np. kontakt z chorą osobą), przewlekła antybiotykoterapia u pacjenta bez istotnych dolegliwości czy wcześniactwo nie są rzeczywistymi przeciwwskazaniami do wykonania szczepienia.
Należy przypomnieć, że każdorazowo przed podaniem szczepionki lekarz przeprowadza konsultację kwalifikacyjną, w wyniku której dopuszcza daną osobę do szczepienia lub też wydaje opinię o istnieniu przeciwwskazań i określa, czy są one stałe czy przejściowe. Kwalifikację taką należy przeprowadzać przed każdym szczepieniem, nawet jeżeli dotyczy tej samej szczepionki podawanej w stosunkowo krótkich odstępach czasu.
Literatura
Bernatowska E. (red).: Profilaktyka zakażeń w stanach zaburzonej odporności. Centrum Doskonałości w pediatrii przy IPCZD. Warszawa 2004.
Kroger A.T., Sumaya C.V., Pickering L.K. et al. General recommendations on immunization recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR 2011; 60(RR02):1-60.
Pickering LK, Baker CJ, Freed GL, et al. Immunization programs for infants, children, adolescents, and adults: clinical practice guidelines by the Infectious Diseases Society of America. Clin Infect Dis 2009; 49:817.
Staples JE, Gershman M, Fischer M. Yellow fever vaccine: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2010;59(RR-7):1-27.

Pandemia COVID-19 pokazała nam, że współczesna medycyna nie jest w stanie wygrać walki z nowym wirusem SARS-CoV-2 bez stadnej/populacyjnej odporności przeciwzakaźnej i pomocy szczepionki skutecznie aktywującej układ immunologiczny.
Wiadomo, że w trakcie każdej infekcji istnieje wyścig w czasie pomiędzy namnażającym się patogenem (np. wirusem) a produkcją przeciwciał przez pobudzone do proliferacji (namnażania się) swoiste limfocyty B (odpowiedzialne za rozpoznanie antygenu i wytwarzanie przeciwciał). Jednocześnie namnażają się limfocyty T cytotoksyczne (odpowiedzialne za odpowiedź odpornościową komórkową) zdolne do wybiórczego niszczenia komórek już zakażonych. Przy pierwszym kontakcie zwykle wygrywa wirus: wywołuje objawy chorobowe, zanim powstaną przeciwciała w ilości zdolnej do jego neutralizacji.
W wypadku objawowych postaci COVID-19 objawy kliniczne pojawiają się w pierwszym tygodniu po zakażeniu, a przeciwciała klasy IgG i limfocyty T cytotoksyczne po dwóch tygodniach. W wielu wypadkach stan pacjenta jest już bardzo ciężki. Jeżeli wyzdrowieje, w jego układzie immunologicznym pozostaną na kilka miesięcy lub lat tzw. komórki pamięci B i T, a we krwi przeciwciała. Dzięki temu, przy kolejnym kontakcie z tym samym wirusem nie dojdzie do zakażeniu lub objawy chorobowe będą łagodniejsze. Ponieważ ten naturalny „sposób” nabywania odporności związany jest z ryzykiem zachorowania (w COVID-19 – ciężkim zapaleniem płuc, niewydolnością oddechową, a nawet śmiercią), staramy się zastąpić patogen szczepionką zdolną do wytworzenia odporności bez wywołania objawów chorobowych.
Zakażenie versus szczepienie
Szczepionka jest preparatem biologicznym, który w założeniu imituje naturalny patogen i prowadzi do rozwoju odporności analogicznej do tej, którą uzyskuje organizm w czasie pierwszego kontaktu z prawdziwym drobnoustrojem (bakterią lub wirusem).Jak dochodzi do produkcji przeciwciał rozpoznających antygeny (białka) patogenu w trakcie zakażenia, a jak po podaniu szczepionki ?
Zakażenie: wirus namnaża się w milionach komórek zakażonego narządu (np. koronawirus w płucach, wirus HBV w wątrobie). Niewielka ilość białek wirusa jest sfagocytowana (pochłonięta) przez specjalne komórki układu immunologicznego (komórki dendrytyczne). Podotarciu do węzłów chłonnych stymulują one limfocyty B do produkcji przeciwciał rozpoznających antygeny wirusa.
Szczepmy się! To jedyna bezpieczna strategia uzyskania odporności stadnej i pokonania pandemii COVID-19!
Szczepionka: preparat zawierający wirusa lub jego fragmenty jest podawany domięśniowo (zazwyczaj w ramię), gdzie dochodzi do jego sfagocytowania. Następnie wraz z komórkami dendrytycznymi – wędruje on drogami limfatycznymi do lokalnych węzłów chłonnych (węzły pachowe). Węzły chłonne jednocześnie blokują dalsze rozprzestrzenianie się elementów szczepionki i są miejscem stymulacji limfocytów B do produkcji przeciwciał. Miejscowy odczyn zapalny (zaczerwienienie czy ból) jest fizjologiczną reakcją układu immunologicznego.
Szczepionki mRNA
Czy szczepionka może obciążać układ immunologiczny, jak to – wbrew znanym faktom i udokumentowanej wiedzy – sugerują antyszczepionkowcy?
Porównajmy narażenie organizmu człowieka na białko wirusowe w trakcie zakażenia wirusem dzikim i na białko wirusowe zawarte w szczepionce. Na przykład podczas infekcji wirusem HBV (wywołującym wirusowe zapalenie wątroby, tzw. wzw) organizm narażony jest na ~1000 µg HBsAg/godz. w szczycie rozwoju choroby (HBsAg – antygen, białko powierzchniowe, którego obecność może świadczyć o wirusowym zapaleniu wątroby typu B lub o byciu nosicielem HBV). Tymczasem cykl szczepień przeciw wzw B dostarcza organizmowi 60 µg białka HBsAg w ciągu 6 miesięcy. To tak znikome ilości, że żadna szczepionka, nawet skojarzona, nie jest w stanie przeciążyć układu immunologicznego.
Klasycznymi szczepionkami, produkowanymi od ponad 100 lat są zabite (inaktywowane) lub atenuowane (żywe, lecz pozbawione zjadliwości) bakterie, wirusy i toksyny. Na przykład klasyczna szczepionka DTP (szczepionka błoniczo-tężcowo-krztuścowa) zawiera dwie nieaktywne toksyny (D – błonicy, T– tężca) oraz zabitą pałeczkę krztuśca (P – kokluszu). Uzyskiwano również skuteczne szczepionki zawierające kluczowe antygeny patogenu (np. oczyszczone białko powierzchniowe wirusa HBV wywołującego wirusowe zapalenie wątroby). Przyszłością wydają się być szczepionki mRNA, badane i produkowane od kilkunastu lat.
Ospa jak broń
Warto w tym miejscu podkreślić, że historia ludzkości to również historia epidemii.
Zdumiewa fakt, że starsi nie pamiętają, a młode pokolenie nie wie, co zawdzięczamy szczepionkom, dzięki którym w XX wieku zlikwidowanych zostało wiele bardzo groźnych chorób zakaźnych. Najbardziej spektakularna jest eradykacja (całkowita likwidacja) ospy prawdziwej. Dzięki masowym szczepieniom w 1980 roku Światowa Organizacja Zdrowia (World Health Organization) mogła ogłosić koniec ospy prawdziwej.
Azteków nie pokonały muszkiety żołnierzy Corteza, lecz brak odporności na nieznaną w Ameryce ospę wietrzną.
W Europie, dzięki szczepieniom zlikwidowano lub znacznie ograniczono (98% spadek liczby zachorowań) tak groźne choroby jak porażenie dziecięce (poliomyelitis), błonicę (dyfteryt), tężec, koklusz (krztusiec), wirusowe zapalenie wątroby, różyczkę, świnkę, wściekliznę, odrę.
Szczepienie chroni nas i naszych bliskich przed chorobą i jest naszym obowiązkiem wobec społeczeństwa. Jeżeli chcemy przerwać transmisję wirusa SARS-CoV-2 i pokonać pandemię, musimy wytworzyć odporność stadną na poziomie 70%. Osoby poniżej 16. roku życia (około 18% wszystkich Polaków) nie będą szczepione, zatem ponad 80% dorosłych osób należy zaszczepić, aby uzyskać odporność stadną na odpowiednim poziomie.
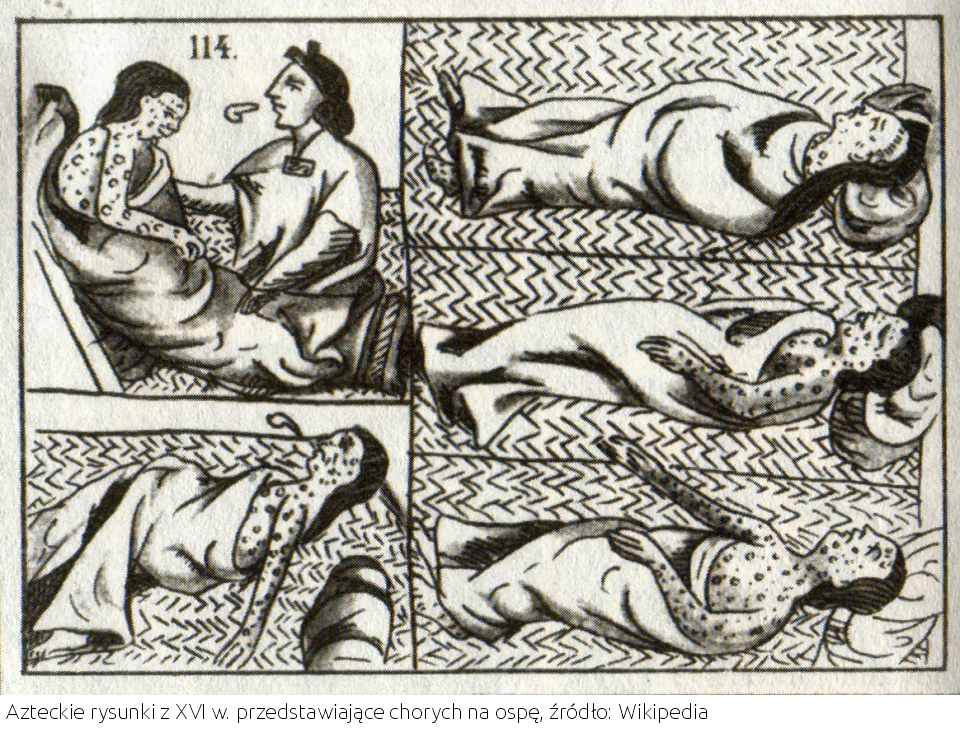
Każdy wirus rozmnaża się w komórkach nieodpornego osobnika, gdzie ginie pokonany albo przez układ immunologiczny, albo ginie wraz z ofiarą. Aby przetrwać, wirus musi zakazić kolejną ofiarę. Ten łańcuch transmisji przerywają osoby z nabytą odpornością poszczepienną. Mało kto wie, że Azteków nie pokonały muszkiety żołnierzy Corteza, lecz brak odporności na nieznaną w Ameryce ospę wietrzną.
Osiągnięcia immunologii i mikrobiologii oraz historia szczepień ochronnych nie pozostawiają wątpliwości, że nie ma alternatywy dla zlikwidowania pandemii jak masowe szczepienie (immunoprofilaktyka).
Ta akcja potrwa kilka miesięcy, zatem wszyscy, łącznie z osobami zaszczepionymi (zwłaszcza w okresie 10-14 dni po pierwszej dawce), muszą przestrzegać rygorów sanitarnych. Pamiętajmy: szczepionka to nie czarodziejska różdżka, a pełną odporność uzyskamy po około tygodniu po otrzymaniu drugiej dawki.
A na koniec apel: Szczepmy się! To jedyna bezpieczna strategia uzyskania odporności stadnej i pokonania pandemii COVID-19!
Za tydzień – w cyklu #szczepimysię – artykuł doc. Jacka Czepiela z Kliniki Chorób Zakaźnych i Tropikalnych UJ CM
Kraków, na dzień: 03.09.2025 r.
| takson | stężenie | prognoza |
|---|---|---|
| trawy | ||
| babka | ||
| pokrzywa | ||
| bylica | ||
| ambrozja | ||
| alternaria | ||
| cladosporium |
Komunikat opracowany przez Krakowską Stację Monitoringu Aerobiologicznego przy Zakładzie Alergologii Klinicznej i Środowiskowej UJCM.
| stężenie | |
|---|---|
| niskie | średnie |
| wysokie | bardzo wysokie |
Kraków, na dzień: 03.09.2025 r.
| takson | stężenie | prognoza |
|---|---|---|
| trawy | ||
| babka | ||
| pokrzywa | ||
| bylica | ||
| ambrozja | ||
| alternaria | ||
| cladosporium |
Komunikat opracowany przez Krakowską Stację Monitoringu Aerobiologicznego przy Zakładzie Alergologii Klinicznej i Środowiskowej UJCM.
| stężenie | |
|---|---|
| niskie | średnie |
| wysokie | bardzo wysokie |